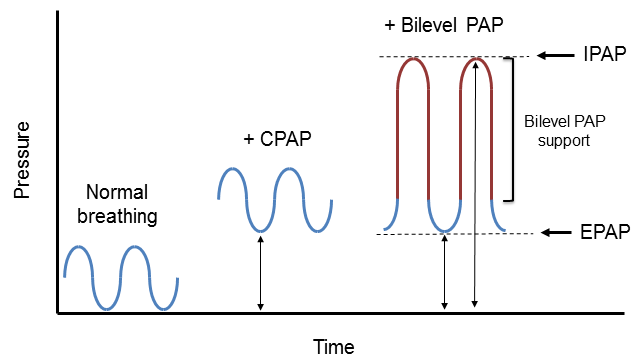
新人看護師が覚えておきたい「NPPV」!ポイントを押さえてマスターしよう

CPAP療法には健康保険が適用されるか? ハイ! 自宅でのCPAP療法の費用は、 健康保険が適用されます。 が、一点注意しないといけない事があります。 それは AHIが20以上で簡易ポリソムグラフィーでは 40以上である必要があるという事です。 ご自分のAHIの数値を充分注意してください。 CPAP療法の費用は、いくらかかるのか? CPAP療法の費用は、上記で説明したように、AHI数値がある一定を超えれば健康保険が適用されますが。 そこで実例として『無呼吸店長:シンノスケ』の2017年ある月の領収書をお見せします。 『無呼吸店長:シンノスケ』は、健康保険の自己負担額が3割なんです。 1割の方は、もっと安くなります。 注意する点は、、この費用は3割負担で 2ヶ月に一回まとめて支払っている費用です。 合計で8320円。 1カ月で 4160円です。 ちなみに、10割負担の場合は、2か月分で27740円になります。 この費用なんですが、実は前に1年くらい通っていた耳鼻科より 少し安いんです。 前の耳鼻科は月一回通って、 毎回5000円くらいでした。 今通っている睡眠外来の方が設備が整っていて、睡眠に関しての専門医に診察して頂いているのに、なんで費用が今のほうが安いのか?2ヶ月に一回だから診察回数が少ないから?よくわかりません。 CPAP(シーパップ)療法にかかる費用に関しては、一般的に言われているのは、毎月1回通院してお医者様の指導を受けて CPAP機器のレンタル料と医師による診察料を合わせて約5000円と言うのが一番多いんです。 項目は、 ・再診 ・外来管理加算 ・在宅持続陽圧呼吸療法指導管理科2 ・在宅持続陽圧呼吸療法材料加算 ・在宅持続陽圧呼吸療法用治療器加算 CPAPを使用) 睡眠時無呼吸症候群のCPAP療法をストップすれば、たちまち無呼吸の症状が再発しますので、正直やめられません。 その為いちど始めるとずっと継続するので、途中で誰でも考え始めると思います。 『あ~ 俺ってこのCPAP死ぬまで続けるのかな?いつまでCPAPレンタル料を支払い続けるんだろう?』って思うんです。 CPAP療法をすでに5年も続けている『無呼吸店長:シンノスケ』も思います。 『これって、一生続くんだな…. ^^;』 睡眠時無呼吸症候群って、原因によりますが、自分の努力は、簡単に治らないんですよね。 ちょっとやそっとダイエットしてもまたリバウンドするかも知れないし、老化による舌の衰えとか首のまわりの筋肉の緩み、衰えとか…. 速攻で治りようがないんです。 3割負担で月に1回通院して6万円、10年で60万円の支払いプラス病院への交通費もかかりますね。 しかしそれを補ってあまりあるほど、現在のCPAP療法によるAHIの回数激減効果は、劇的にあります。 現在『無呼吸店長:シンノスケ』は、 CPAPを相棒にして共に歩む人生、ライフスタイルを選んだのだ…とポジティブに捉えています。 さあ 毎日いびきをかいて、昼間ドヨーンとして集中力がなくて仕事ができなくなって焦っている40代・50代の貴方、安心してCPAP療法を始めてください。 どこの病院を利用してもやり方は一緒です。 CPAP シーパップ を付けて寝ると、劇的にスッキリして朝が迎えられます。
次の