チェーンストークス呼吸って何ですか?
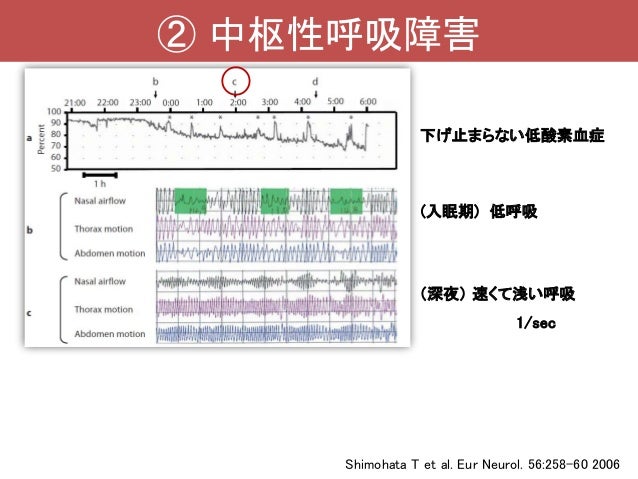
睡眠時無呼吸症候群(Sleep Apnea Syndrome: SAS) 1:睡眠時無呼吸症候群(Sleep Apnea Syndrome: SAS)とは 近年、弁膜症に対する経皮的アプローチが可能なデヴァイスの開発が進み適応が拡大しつつあります。 その中でも、井上寛治先生の考案による井上バルーンを使用した僧帽弁狭窄症(MS)に対する治療である経皮経静脈的僧帽弁交連切開術(PTMC)は、初めて臨床応用されてから20年以上の歴史を持ち、適応のある例においてはMSの第1選択の治療法としての地位を確立しています。 2:閉塞性無呼吸 下図のように気道の閉塞によって起こる無呼吸です。 睡眠時無呼吸症候群の患者さんの約9割はこのタイプに分類されます。 原因としては肥満による気道の狭窄が最も多く、その他に扁桃やアデノイドの肥大といった耳鼻科疾患が原因となることがあります。 閉塞性無呼吸が発生すると入眠中に断続的に低酸素状態を繰り返すこととなり、睡眠の質が低下し、時間としては十分眠っていても寝起きがすっきりしなかったり、日中も眠気が続くといった症状につながります。 本来入眠中は副交感神経が有意となり血圧が下がりますが、低酸素状態を繰り返すことで交感神経が活性化して血圧が上昇し、長期間におよぶと高血圧や心房細動といった循環器疾患につながることも知られています。 3:中枢性無呼吸 呼吸を指示する中枢神経(呼吸中枢)の異常で起こる無呼吸で、睡眠時無呼吸症候群の患者さんの1割以下と頻度は閉塞性と比べまれです。 呼吸中枢において血液中の二酸化炭素濃度に対する反応性の亢進による呼吸調節の失調が原因の一つと考えられ、心不全患者さん、血液透析患者さん、脳梗塞患者さんに多く合併すると報告されています。 頻呼吸と低呼吸を繰り返すチェーンストークス呼吸と呼ばれる呼吸が見られることもあります。 4:睡眠時無呼吸症候群の症状 下記のような症状があります。 睡眠時無呼吸が長期間におよぶと高血圧や心房細動といった循環器疾患が合併することがあります。 いびき• 入眠中に呼吸が止まる• 入眠中に息苦しくなり目が覚める• 寝起きがすっきりしない、熟睡感が無い• 昼間も眠気があり、何かをしていてもついうとうとしてしまう(日中傾眠) 睡眠時無呼吸が長期間におよぶと高血圧や心房細動といった循環器疾患が合併することがあります。 5:睡眠時無呼吸症候群の検査 当科では自宅で簡単にできるスクリーニング検査と一泊入院による精密検査を行っています。 スクリーニング検査は夜間パルスオキシメーター検査といって、自宅で指先にセンサーを装着するのみで、睡眠中の血中酸素飽和度を測定し、睡眠時無呼吸の有無を簡単にチェックします。 簡便でありますが、これのみで睡眠時無呼吸と診断はできません。 スクリーニング検査で異常がある、もしくは臨床的に睡眠時無呼吸の疑いが強い方は夜間ポリソムノグラフィー検査(PSG)を行います。 一泊入院で睡眠中の呼吸や脳波の状態を調べます。 6:睡眠時無呼吸症候群の治療 減量 肥満は最も大きな気道狭窄の原因ですので、肥満のある方は減量が必要です。 飲酒を控える 飲酒は気道を支える筋肉を弛緩させいびきや無呼吸を増悪させるため、過度な飲酒は避けるようにします。 入眠剤の調整 入眠剤の多くは睡眠時無呼吸を増悪させます。 入眠剤が必要な方は容量等、主治医と相談する必要があります。 横向きでの睡眠 一般的に仰向けで寝るより横向きで寝るほうが上気道の狭窄を軽減できるため、横向きでの睡眠が効果的な方もおられます。 外科的手術 扁桃やアデノイド肥大など耳鼻科的疾患の方は耳鼻咽喉科の受診をお勧めします。 マウスピース(スリープスプリント) 入眠中にマウスピースで下顎を突き出すように固定することで気道の閉塞を予防します。 専門の歯科で作成してもらいます。 当院歯科でも作成いたします。 軽症の方では効果が見られる反面、重症の方では効果が不十分の場合もあり、重症度と相談しながらの選択が必要です。 CPAP(シーパップ)療法 鼻に装着したマスクから空気を送り込むことにより気道内の圧を一定に保ち、気道の閉塞を予防する治療です。 1時間当たりの無呼吸・低呼吸の回数が20回以上の方が保険適用で使用でき、病院から機器を貸し出すかたちで治療をさせて頂きます。 CPAP療法により睡眠の質が改善するのみでなく、血圧低下や心房細動抑制等の合併症に対する予防効果も示されており、現在最も一般的に行われている治療法です。 7:睡眠時無呼吸症候群と循環器疾患 前述のように睡眠時無呼吸症候群と循環器疾患は密接に関係しています。 睡眠時無呼吸が発生すると夜間の交感神経が活性化され、長期的には全身の動脈硬化の進行を来たします。 また前述のCPAP療法で無呼吸を予防することにより、夜間の交感神経亢進を抑制し、高血圧を予防することが証明されています。 睡眠時無呼吸症候群と強い関連を示すもう一つの循環器疾患は不整脈の一つである心房細動です。 またCPAP治療により心房細動の発症や再発を有意に抑制したとも報告されています。 当科にて心房細動のカテーテルアブレーション治療を施行いただく患者さんには睡眠時無呼吸のスクリーニングテストを施行しております。 高血圧と心房細動が閉塞性無呼吸と関連が強いのに対し、心不全は中枢性無呼吸と密接に関連しています。 心不全が重症度の高い人ほど中枢性無呼吸を合併する頻度が高いようです。 中枢性無呼吸に対しては従来のCPAP療法では十分に対応できず、ASV療法という新しい陽圧人工呼吸療法を用いることがあります。 そこから発展し、重症慢性心不全の方では、睡眠時無呼吸が無い方でもASV療法を行うことで心不全入院の再発を予防できることがあります。 ご家族から夜間のいびきや呼吸停止を指摘される方や、睡眠時間は足りているはずなのに日中も眠気が強く、うとうとしてしまうことがあるような方は、受診をお勧めします。
次の


